Strict Standards: Only variables should be passed by reference in /home/usolie-gmb/usolie-gmb.ru/docs/components/com_k2/views/itemlist/view.html.php on line 323
Меры социальной поддержки инвалидов
Федеральный закон от 24 ноября 1995г. № 181-ФЗ "О социальное защите инвалидов"
Памятка о назначении пособия на ребенка
Закон Иркутской области от 17 декабря 2008 года № 130-оз «О пособии на ребенка в Иркутской области»
Памятка о ежемесячных выплатах семьям, имеющим детей
Приложение № 2 к приказу Министерства труда и социальной защиты
Российской Федерации от 29 декабря 2017 г. N 889н
Ежемесячная социальная выплата для нуждающихся в процедурах гемодиализа
Постановление Правительства Иркутской области от 13.08.2015г. № 395-пп "О мерах социальной поддержки отдельных категорий граждан, проживающих на территории Иркутской области и нуждающихся в процедурах гемодиализа"
Распоряжение Правительства РФ от 18.12.2025 N 3867-р <Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов, а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи>
Усольская городская больница приглашает жителей города
с 18 лет и старше пройти ежегодный профилактический медицинский осмотр, диспансеризацию и углубленную диспансеризацию
Вы можете обратиться:
- к участковому терапевту в часы работы
- отделение медицинской профилактики, кабинет №0, №8
с 08.00 до 18.00 часов с понедельника по пятницу
Каждую субботу мы ждем Вас для диспансерного приема
с 8.00 до 14.00 часов в поликлинике № 1 по адресу:
пр. Комсомольский, д. 56, кабинет № 0,7,8.
При себе иметь документы: паспорт, медицинский полис.
Предварительная запись на портале «Госуслуги»;
на портале пациента Иркутской области «кврачу38»,
или
телефонным звонком в колл-центр по номеру:
8 (800) 3021959
Режим работы колл-центра: понедельник - пятница с 07.30 до 18.00
суббота с 08.00 до 12.00
Принимаются коллективные заявки от организаций:
Телефон -79247126002
эл.почта kolltsenterusolje-sibirskoe@yandex.ru
Ответственный: заведующий поликлиникой Ю.А.Пилипенко
контактный телефон: 8-39543-71001
Порядки проведения профилактических медицинских осмотров, включая диспансеризацию регламентированы:
-приказом Министерства здравоохранения Российской Федерации от 27.04.2021 г. № 404н «Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения»:
- приказом Министерства здравоохранения Российской Федерации от 01.07.2021 г. № 698н «Об утверждении Порядка направления граждан на прохождение углубленной диспансеризации, включая категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке»
График работы ОГБУЗ «Усольская городская больница», в том числе отделений (кабинетов), мобильных бригад для проведения профилактических медицинских осмотров, диспансеризации определенных групп взрослого населения, в том числе углубленной диспансеризации граждан, переболевших новой коронавирусной инфекцией (COVID-19)
| Режим работы медицинской организации для проведения профилактических мероприятий | Адрес расположения кабинета для прохождения профилактических мероприятий | Номер кабинета для проведения профилактических мероприятий | ФИО лица, ответственного за проведение профилактических мероприятий | |||
| в рамках основного режима работы | в вечернее время | в выходные дни | Планируется работа выездной мобильной бригады | |||
| C Пн-Пт с 8.00 до 18.00, обед с 12.00 до 13.00 | Пн-Пт с 18.00 до 20.00 | Сб с 8.00 до 14.00 по адресу: г. Усолье-Сибирское, Комсомольский просп., 56, каб. №8 | Планируется работа выездной мобильной бригады | г. Усолье-Сибирское, Комсомольский просп., 56 | № 0,7,8 | Заведующая поликлиникой Юлия Александровна Пилипенко, тел.: (39543) 7-10-01 |
Схема маршрутизации граждан, подлежащих профилактическому медицинскому осмотру (ПМО), включая диспансеризацию (ДД)
в ОГБУЗ «Усольская городская больница»
1. Первый этап
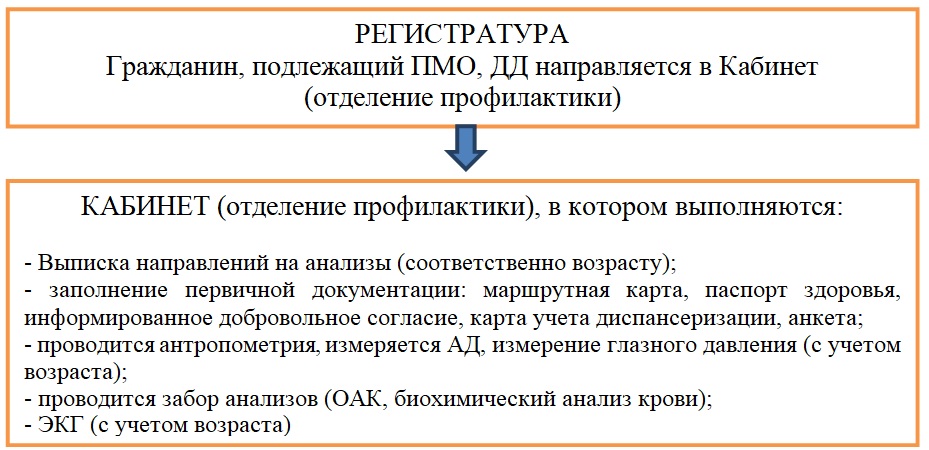
Сдача анализов производится без предварительной записи и очереди в зависимости от возраста!
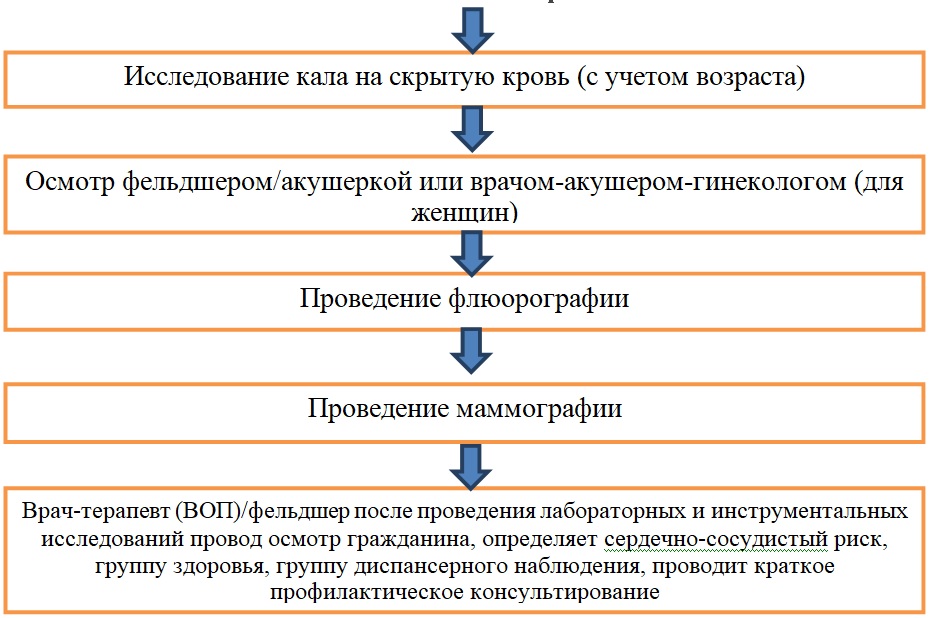
2. Второй этап
(в случае выявления медицинских показаний для дополнительных обследований и осмотров врачами-специалистами, для уточнения диагноза)
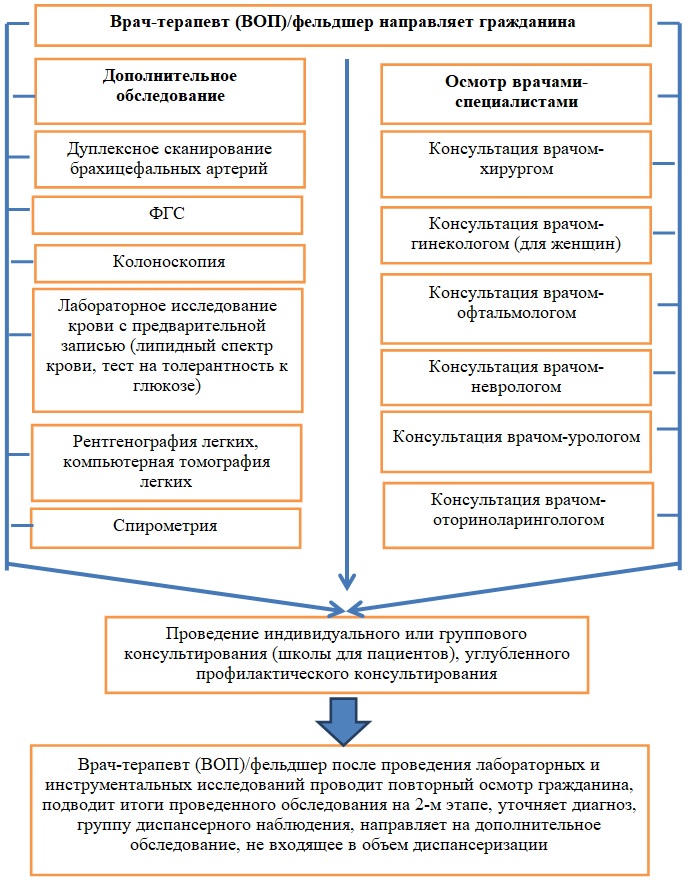
При себе достаточно иметь: паспорт и медицинский полис.
Профилактический медицинский осмотр и диспансеризация проводятся в целях раннего (своевременного) выявления состояний, заболеваний, факторов риска их развития и оценки состояния здоровья. Медицинские мероприятия направлены на:
1) профилактику и раннее выявление (скрининг) хронических неинфекционных заболеваний (состояний), являющихся основной причиной инвалидности и преждевременной смертности населения Российской Федерации (далее - хронические неинфекционные заболевания), факторов риска их развития, включающих повышенный уровень артериального давления, гиперхолестеринемию, повышенный уровень глюкозы в крови натощак, курение табака, риск пагубного потребления алкоголя, нерациональное питание, низкую физическую активность, избыточную массу тела или ожирение (далее - факторы риска), а также риска потребления наркотических средств и психотропных веществ без назначения врача;
2) определение группы здоровья, необходимых профилактических, лечебных, реабилитационных и оздоровительных мероприятий для граждан с выявленными хроническими неинфекционными заболеваниями и (или) факторами риска их развития, а также для здоровых граждан;
3) проведение профилактического консультирования граждан с выявленными хроническими неинфекционными заболеваниями и факторами риска их развития;
4) определение группы диспансерного наблюдения граждан с выявленными хроническими неинфекционными заболеваниями и иными заболеваниями (состояниями), включая граждан с высоким и очень высоким сердечно-сосудистым риском.
Профилактический медицинский осмотр проводится ежегодно:
1) в качестве самостоятельного мероприятия;
2) в рамках диспансеризации;
3) в рамках диспансерного наблюдения (при проведении первого в текущем году диспансерного приема (осмотра, консультации).
Диспансеризация проводится:
1) 1 раз в три года в возрасте от 18 до 39 лет включительно;
2) ежегодно в возрасте 40 лет и старше, а также в отношении отдельных категорий граждан, включая:
а) инвалидов Великой Отечественной войны и инвалидов боевых действий, а также участников Великой Отечественной войны, ставших инвалидами вследствие общего заболевания, трудового увечья или других причин (кроме лиц, инвалидность которых наступила вследствие их противоправных действий)
б) лиц, награжденных знаком "Жителю блокадного Ленинграда" и признанных инвалидами вследствие общего заболевания, трудового увечья и других причин (кроме лиц, инвалидность которых наступила вследствие их противоправных действий);
в) бывших несовершеннолетних узников концлагерей, гетто, других мест принудительного содержания, созданных фашистами и их союзниками в период второй мировой войны, признанных инвалидами вследствие общего заболевания, трудового увечья и других причин (за исключением лиц, инвалидность которых наступила вследствие их противоправных действий);
г) работающих граждан, не достигших возраста, дающего право на назначение пенсии по старости, в том числе досрочно, в течение пяти лет до наступления такого возраста и работающих граждан, являющихся получателями пенсии по старости или пенсии за выслугу лет. Профилактический медицинский осмотр и диспансеризация проводятся в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи и территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Гражданин проходит профилактический медицинский осмотр и диспансеризацию в медицинской организации, в которой он получает первичную медико-санитарную помощь.
ОСНОВНЫЕ ЦЕЛИ ЕЖЕГОДНОГО ПРОФИЛАКТИЧЕСКОГО МЕДИЦИНСКОГО ОСМОТРА И ДИСПАНСЕРИЗАЦИИ:
- Раннее выявление хронических неинфекционных заболеваний, являющихся основной причиной инвалидности и преждевременной смертности населения Российской Федерации (далее – хронические неинфекционные заболевания), к которым относятся:
— болезни системы кровообращения (в т.ч. ишемическая болезнь сердца и цереброваскулярные заболевания);
— злокачественные новообразования;
— сахарный диабет;
— хронические болезни легких.
Указанные болезни являются причиной более 75% всей смертности населения нашей страны.
- Выявление и коррекция основных факторов риска развития указанных заболеваний:
— повышенный уровень сахара в крови;
— повышенный уровень холестерина в крови;
— повышенный уровень глюкозы в крови;
— курение табака;
— пагубное потребление алкоголя;
— нерациональное питание;
— низкая физическая активность;
— избыточная масса тела или ожирение.
- Проведение краткого профилактического консультирования всем гражданам, имеющим указанные факторы риска, а также проведение углубленного консультирования лицам с высоким и очень высоким суммарным сердечно-сосудистым риском.
Такая активная программа профилактики позволяет снизить вероятность развития опасных хронических неинфекционных заболеваний, а для лиц, страдающих такими заболеваниями, значительно уменьшить тяжесть течения заболевания и частоту развития осложнений.
СКОЛЬКО ВРЕМЕНИ ЗАНИМАЕТ ПРОХОЖДЕНИЕ ДИСПАНСЕРИЗАЦИИ
Первый этап диспансеризации:
Прохождение обследования первого этапа диспансеризации, как правило, требует два посещения:
- Первое посещение занимает ориентировочно от 3 до 6 часов (объем проводимых обследований зависит от возраста).
- Второе посещение обычно проводится через 1-6 дней, когда будут готовы результаты исследования. При втором посещении участковый врач проводит заключительный осмотр и подводит итоги диспансеризации.
Второй этап диспансеризации:
Второй этап диспансеризации проводятся для тех граждан, у которых результатам первого этапа диспансеризации выявлено подозрение на наличие хронического неинфекционного заболевания или высокий и очень высокий суммарный сердечно-сосудистый риск. Длительность прохождения второго этапа диспансеризации зависит от необходимого объема дополнительных исследований.
КАК ПРОЙТИ ДИСПАНСЕРИЗАЦИЮ РАБОТАЮЩЕМУ ЧЕЛОВЕКУ
Согласно статье 24 Федерального закона Российской Федерации от 21.11.2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» работодатели обязаны обеспечивать условия для прохождения работниками медицинских осмотров и диспансеризации, а также беспрепятственно отпускать работников для их прохождения.
С 01.01.2019 г каждый работающий гражданин Российской Федерации имеет право на освобождение от работы для прохождения диспансеризации. За сотрудниками сохраняется место работы и средний заработок (статья 185.1 Трудового кодекса РФ)
ПОДГОТОВКА К ПРОХОЖДЕНИЮ ДИСПАНСЕРИЗАЦИИ
- Для прохождения первого этапа диспансеризации желательно прийти в поликлинику утром, на голодный желудок, до выполнения каких-либо физических нагрузок, в том числе и утренней зарядки.
- Лицам в возрасте 40 лет и старше для исследования кала на скрытую кровь необходимо во избежание ложноположительных результатов в течение 3 суток перед диспансеризацией исключить следующие продукты и препараты:
‐ мясная пища, а также другие продукты, в состав которых входит значительное количество железа (яблоки, зеленый лук, сладкий болгарский перец, белая фасоль, шпинат);
‐ овощи, содержащие значительное количество таких ферментов как каталаза и пероксидаза (огурцы, хрен, цветная капуста);
‐ железосодержащие лекарственные препараты (в т.ч. гематоген);
‐ аскорбиновая кислота, аспирин и другие нестероидные противовоспалительные препараты (вольтарен, диклофенак и т.д.).
Также необходимо отказаться от использования слабительных и клизм.
Избегайте чрезмерного разжижения образца каловых масс водой из чаши туалета – это может стать причиной неправильного результата.
- На емкости с калом необходимо разместить наклейку со своей фамилией и инициалами.
- Женщинам необходимо помнить, что забор мазков с шейки матки не проводится во время менструации, при проведении того или иного лечения инфекционно-воспалительных заболеваний органов малого таза. Для снижения вероятности получения ложных результатов анализа необходимо исключить половые контакты в течение 2 суток перед диспансеризацией, отменить любые вагинальные препараты, спермициды, тампоны и спринцевания.
- Мужчинам в возрасте 45 лет и старше, при назначении анализа простатспецифического антигена (ПСА) в крови (онкомаркер рака предстательной железы), необходимо помнить, что лучше воздержаться от прохождения диспансеризации в течение 7-10 дней после любых механических воздействий на предстательную железу (ректальный осмотр, массаж простаты, клизмы, езда на лошади или велосипеде, половой акт, лечение ректальными свечами и т.д.), т.к. они могут исказить результат исследования.
- Если Вы в текущем или предшествующем году проходил медицинские исследования, покажите результаты исследований медицинским работникам перед началом прохождения диспансеризации.
- Объем подготовки для прохождения второго этапа диспансеризации Вам объяснить участковый врач (фельдшер).
Прикрепление к поликлинике – это ВАЖНО!
Чтобы записаться на прием к врачу, пройти диспансеризацию или вызвать врача на дом, нужно иметь прикрепление к поликлинике. Прикрепление – это отметка о том, что пациент получает медицинскую помощь в конкретной медицинской организации.
С 2012 года каждый владелец полиса ОМС имеет право проходить лечение в той поликлинике, в которой ему удобно. То есть, теперь не обязательно посещать медицинское учреждение по месту регистрации или проживания. Но, чтобы записаться на прием к врачу необходимо прикрепиться к нужной поликлинике.
Из минусов прикрепления к учреждению, к которому вы территориально не относитесь, можно отметить невозможность вызова врача на дом, здесь действует правило обслуживания определенных районов.
Согласно статье 21 Федерального закона от 21 ноября 2011 года №323-ФЗ «Об основах охраны здоровья граждан РФ» для получения медицинской помощи в рамках Программы государственных гарантий бесплатного оказания медицинской помощи (далее – Программа) имея полис ОМС, вы можете прикрепиться к любой городской поликлинике, при условии согласия врача.
Основным принципом организации оказания первичной медико-санитарной помощи является территориально-участковый принцип, предусматривающий формирование групп обслуживаемого населения по месту жительства, месту работы или учебы в определенных организациях, с учетом положений вышеназванного закона.
Порядок выбора гражданином медицинской организации при оказании ему медицинской помощи в рамках Программы утвержден приказом Минздравсоцразвития России от 26 апреля 2012 года № 406н.
Если вы хотите посещать поликлинику, которая не обслуживает вас ни по месту проживания, ни по месту прописки, то в первую очередь нужно получить согласие от этой организации по оказанию всего спектра медицинских услуг. Администрация медицинского учреждения может ответить отказом из-за недостатка ресурса и нехватки мощностей.
В соответствии с приказом Минздравсоцразвития России от 15 мая 2012 года № 543н «Об утверждении Положения об организации оказания первичной медико-санитарной помощи взрослому населению» должность участкового врача терапевта рассчитана на численность населения 1700 человек. Оказание медицинскими работниками медицинской помощи гражданам свыше установленной численности населения, а также на дому за пределами территории обслуживания нормативными правовыми актами не предусмотрено.
Из документов для оформления прикрепления к поликлинике потребуются:
- заявление,
- паспорт,
- полис ОМС,
- свидетельство пенсионного страхования.
По закону, прикрепление к поликлинике действует в течение одного года, т.е. пациент может менять поликлинику не чаще раза в год. Для смены мед. учреждения нужно сначала открепиться от прежнего, затем написать заявление на прикрепление и подать документы в новую организацию.
Заявление на прикрепление можно скачать с нашего сайта или получить в регистратуре.
ВИДЕОРОЛИК «О РАБОТЕ СТРАХОВЫХ ПРЕДСТАВИТЕЛЕЙ»
 Иркутский филиал АО «Страховая компания СОГАЗ-МЕД»
Иркутский филиал АО «Страховая компания СОГАЗ-МЕД»
в г.Иркутсе
Адрес центрального офиса: 664025, г. Иркутск, бульвар Гагарина, д. 38
Круглосуточный бесплатный контакт-центр: 8-800-100-07-02
Сайт: sogaz-med.ru
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.

Филиал ООО «СК «Ингосстрах-М»
в г.Иркутске
Адрес центрального офиса: 664007, г. Иркутск, ул. Красноказачья, д. 21
тел.: 8 (3952) 53-49-43,8 (3952) 53-49-44
Сайт: ingos-m.ru
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
ФЕДЕРАЛЬНЫЙ ЗАКОН №326 ФЗ
ОБ ОБЯЗАТЕЛЬНОМ МЕДИЦИНСКОМ СТРАХОВАНИИ В РОССИЙСКОЙ ФЕДЕРАЦИИ


 ВЕРСИЯ ДЛЯ СЛАБОВИДЯЩИХ
ВЕРСИЯ ДЛЯ СЛАБОВИДЯЩИХ